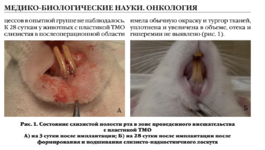
+7 (929) 727 53 60 Травматология / Ортопедия
Эффективность операции коронального смещения с мембраной ТМО «Лиопласт-С»® для лечения множественных рецессий
ЭФФЕКТИВНОСТЬ ОПЕРАЦИИ КОРОНАЛЬНОГО СМЕЩЕНИЯ С ПЛАСТИКОЙ ТВЕРДОЙ МОЗГОВОЙ ОБОЛОЧКОЙ «ЛИОПЛАСТ»® ДЛЯ УСТРАНЕНИЯ МНОЖЕСТВЕННЫХ РЕЦЕССИЙ ДЕСНЫ
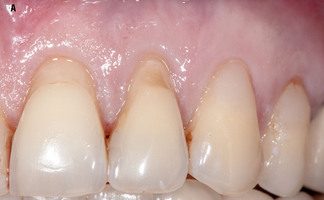
В настоящем исследовании проведен анализ результатов оперативного лечения у 11 пациентов по устранению множественных рецессий десны 1-го и 2-го класса по Miller. Данное вмешательство проводилось по двухслойной методике, в которой слизисто-надкостничный лоскут смещался коронально и ротировался. Под него устанавливали и фиксировали аллогенный пластический материал — твердую мозговую оболочку «Лиопласт»® (ТМО) с полным перекрытием ее слизисто-надкостничным лоскутом.
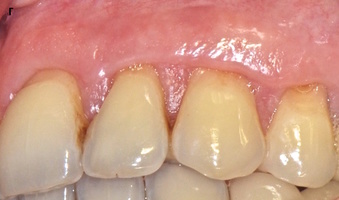
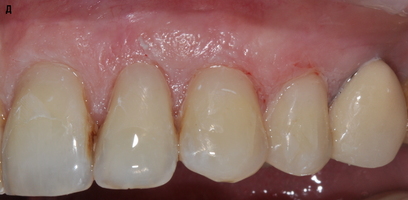
Таким образом, было оперировано 68 рецессий десны. Наблюдение за пациентами проводилось в течение года после операции. Количественную оценку результатов осуществляли по ряду параметров через 6 и 12 месяцев после хирургического вмешательства. Через год после операции в 97% случаев имело место полное закрытие корней зубов в области рецессий и получено увеличение объема (толщины) кератинизированной десны в 2 раза.
Ключевые слова: рецессия десны, ТМО, кератинизированная десна, толщина кератинизированной десны, аутотрансплантат, коронально-ротированный лоскут
Сведения об авторах:
Носова Мария Александровна — врач-стоматолог (г. Санкт-Петербург), соискатель Института экспериментальной медицины и биотехнологий ФГБОУ ВО СамГМУ Минздрава России.
В настоящей статье описан вид слизисто-лесневого вмешательства, предназначеный для устранения множественных рецессий десны 1 и 2 класса по Миллеру.
Выбор данного вмешательства, происходил на основании параметров : объема( толщиной кератинизированной десны) в области рецессий, количества зубов , вовлеченных в зону рецессий десны, класса рецессии, наличием ширины прикрепленной десны апикальнее напосредственно рецессии.
Данное вмешательство проводилось по двуслойной методике : слизисто-надкостичный лоскут смещался коронально и ротировался и под него устанавливался и фиксировался пластический пародонтологический материал (ТМО – твердая мозговая оболочка- аллогенного происхождения лиофилизированная) , с полным перекрытием ТМО слизисто-надкостичным лоскутом.
Ткани зуба очищали от зубных отложений ультразвуком, зоноспецифической кюретой, обрабатывали гелем ЭДТА 17%, полировали мелкодисперсным алмазным бором.
Таким образом ,было прооперировано 65 рецессий десны.
Результат оценивали через 3 и 6 и 12 месяцев, по определенным параметрам ( ПЗК в %, ТК в мм, ШКД в мм, таб1 ) и визуально .
Через 6-12 месяцев после вмешательства было достигнуто уменьшение рецессии десны на 97% с полным закрытием корней на 89,23%, гиперчувствительность зубов устранена во всех клинических случаях, возникновение новой гиперчувствительности зарегистрированно в одном клиническом случае, получено увеличение объема(толщины) кератинизированной десны на 98,5%.
Настоящее клиническое исследование показало, что полное устранение множественных рецессий десны и увеличение объема прикрепленной десны в области рецессии, может быть достигнуто используя адекватные хирургические методики в сочетании с применением пародонтологического пластического материала аллогенного происхождения(ТМО), не применяя для этого использование аутотрансплантата ( свободного десневого деэпителизированного трансплантата) и не создавая второго операционного поля.
Ключевые слова: рецессия десны, ТМО, кератинизированная десна, аутотрансплантат, коронально-ротированный лоскут.
В настоящее время, все большее число пациентов, предъявляют повышенные требования к своему внешнему виду, стремясь выглядеть более успешным и привлекательными в глазах социума. Поэтому одним из вопросов создания красивой и гармоничной улыбки , остается устранение рецессии десны. Устранение рецессии десны обычно показано для улучшения внешнего вида зубного ряда, снижению гиперчувствительности обнаженных корней зубов и стабилизации некариозных поражений твердых тканей зубов. За последние 30 лет с этой целью было предложено много хирургических методик и их модификаций. На основании применения и клинических исследований эффективности этого множества методик, были установлены и разработаны алгоритмы выбора хирургической методики на основании исходных клинических значений , для оптимизации результата. Основы пластических пародонтологических вмешательств для устранения рецессий десны и увеличения зоны кератинизированной десны были разработаны в 1970-1980-е гг. Основным показателем эффективности этих методов является ППК – полное перекрытие корня. Данные методики не учитывали эстетический вид мягких тканей после операции ( пересадка свободного десневого трансплантата и тд.) и толщину слизисто-надкостничного лоскута. По последним данным степень закрытия обнаженной поверхности корня в значительной степени связана с толщиной лоскута: чем он толще, тем выше вероятность полного устранения рецессии, и тем стабильнее послеоперационный результат. Еще одними важными параметрами являются натяжение лоскута, высота и ширина межзубных сосочков, прилегающих к рецессии. Таким образом при планировании и выборе хирургических методик нужно тщательно анализировать все перечисленные параметры, а также индивидуальный регенеративный потенциал тканей пародонта. Исходя из выше перечисленного, тенденцией последних лет, стало широкое применение методик коронального смещения лоскута в целях устранения множественных и одиночных рецессий десны в сочетании с пересадкой свободного соединительнотканного трансплантата и других пластических пародонтологических материалов , в целях увеличения толщины и ширины кератинизированной десны. Классическая методика коронального смещения, подразумевает выполнение вертикальных разрезов, и охватывает максимальную зону поражения в 2 зуба. С учетом современной тенденции к снижению травматичности хирургических вмешательств, в настоящее время получила популярность методика коронального смещения лоскута по Zucchelli без вертикальных разрезов и позволяющая устранить рецессии десны в пределах 6 и более зубов одновременно. Золотым стандартом двуслойных методик устранения рецессий , по сей день является пересадка соединительнотканого трансплантата с полным закрытием его слизисто-надкостичным лоскутом. Такие методики подразумевают забор ССТ, то есть создание второго операционного поля, увеличение продолжительности вмешательства , вероятность послеоперационных осложнений, и возникновение дополнительного дискомфорта у пациентов в послеоперационном периоде. Также ограничение объема трансплантата параметрами донорской зоны, не позволяет применить двуслойную методику на протяжении всех рецессий в зоне вмешательства. В связи с этим существуют альтернативные методики применения коронального смещения в модификации Zucchelli для устранения множественных рецессий , в сочетании с применением пародонтологичеких пластических материалов, таких как резорбируемые коллагеновые мембраны ксено-происхождения, PRF –мембраны, материала « Аллодерм» аллогенного происхождения и др..
Нами было предложено проведение операции по модифицированной методике Zucchelli , для устранения множественных рецессий десны в сочетании с применением пародонтологического пластического материала – твердой мозговой оболочки (ТМО)лиофилизированной, перфорированной , аллогенного происхождения. В целях снижения травматичности операции, получения стабильного результата на всем протяжении рецессии и получения возможности устранения рецессий в максимальном объеме в течении одной операции. Цель настоящей статьи заключается в представлении научно-обоснованной стратегии хирургического лечения для успешного устранения множественных рецессий десны с применением ТМО, как пародонтологического пластического материала.
Материалы и методы исследования
Исследуемая группа
В настоящем исследовании участвовали 16 пациентов в возрасте от 27-43 лет , 10 женщин и 6 мужчин. Лечение было проведено в области 61 зубов. Максимальное количество рецессий у одного пациента 6, минимальное 3. Среди прооперированных пациентов был один курильщик. Всех пациентов проинформировали о дизайне исследования, после чего они дали информированное согласие на лечение в письменном виде .
Критерии включения
Для включения пациентов использовали следующие критерии 1) Удовлетворительное общее состояние здоровья и отсутствие противопоказаний для пародонтологического хирургического вмешательства; 2) наличие множественных рецессий десны на вестибулярной поверхности зубов верхней и нижней челюсти ( >2мм) 1 и 2 класса по Миллеру. 3) Ширина кератинизированной десны 3мм и менее. 4) Толщина кератинизированной десны менее 1мм ( средний и тонкий биотип десны). 5) глубина ЗДК не более 3 мм. 6) Отсутствие признаков воспалительных явлений в пародонте.7) Индекс гигиены 2 балла и менее. 8) Отсутствие травматической оклюзии в области оперируемых зубов.
Сбор данных
Пол, возраст, курение, сегмент, класс рецессий по Миллеру, наличие гиперчувствительности твердых тканей зубов, отметили в карте каждого пациента. Измерения проводили с помощью пародонтологического зонда ( PCP UNC 15 , Hu-Friedy), эндодонтическим файлом № 40 с силиконовым стопером, эндодонтической линейкой и с использованием операционной оптики (увеличение в 3,8 раза).
Исходные показатели (П – 0). Перед хирургическим вмешательством по средней вестибулярной линии заинтересованных зубов отметили следующие параметры: 1) Наиболее глубокую точку рецессии (ГР -0); 2) Ширину зоны кератинизированной десны (ШКД – 0); 3) Глубину зубодесневого кармана (ЗДК – 0); 4) Расстояние от режущего края до маргинальной десны ( РРД – 0); 5) Толщина (объем) кератинизированной десны (ТКД – 0) 6) Уровень клинического прикрепления ( УКП – 0 = ГР – 0 +ШКД – 0).
Через 3 и 6 месяцев после операции (П – 1) (П – 2) Отмечали : 1) Глубину рецессии (ГР -1),(ГР – 2); 2) Ширину кератинизированной десны (ШКД – 1, (ШКД – 2); 3) Глубину зубодесневого кармана (ЗДК – 1), (ЗДК -2); 4) Расстояние от режущего края до маргинальной десны (РРД – 1),(РРД – 2); 5) Толщину кератинизиованной десны (ТКД – 1), (ТКД – 2);
Через 12месяцев после операции Отмечали : 1) Глубину рецессии (ГР – 3); 2) Ширину кератинизированной десны (ШКД – 3); 3) Глубину зубодесневого кармана (ЗДК – 3); 4) Расстояние от режущего края до маргинальной десны (РРД – 3); 5) Толщину кератинизированной десны ( ТКД – 3);6) Вычисляли уровень клинического прикрепления десны (УКП -3= ГР-3 + ШКД-3); Кроме того вычисляли степень уменьшения рецессии ( УмГР= ГР – 0 – ГР – 3), процент закрытия корня (%ЗК= УмГР/ГР-0 х 100); Разницу в глубине зубодесневых карманов (ЗДК раз= ЗДК – 0 – ЗДК -3); Разницу в ширине кератинизированной десны (ШКД раз= ШКД-0 – ШКД-3); Разницу в толщине кератинизированной десны (ТКДраз= ТКД-0 – ТКД-3); Разницу между уровнями клинического прикрепления (УКПраз=УКП-0 – УКП-3).
Хирургические вмешательства :
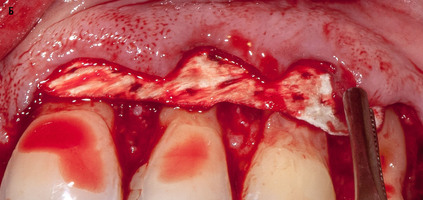
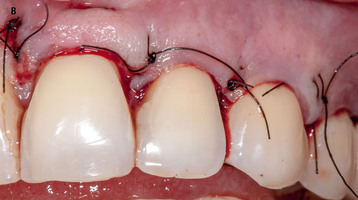
В области всех 35 рецессий была применена двуслойная методика ( твердая мозговая оболочка(ТМО) + коронально смещенный ротированный лоскут по Zucchelli) . Перед операцией всем пациентам проведено обучение индивидуальной гигиене полости рта, профессиональная гигиена полости рта. При наличии некариозных поражений в зоне рецессий были проведены сеансы реминерилизующей терапии. Под инфильтрационной анестезией на вестибулярной поверхности в зоне центральной рецессии провели измерение ГР и отложили эту величину от вершины анатомического сосочка в апикальную сторону, такую же процедуру провели от зоны центральной рецессии в медиальную и дистальную сторону, сделали отметки , которые являются вершиной вновь сформированных хирургических сосочков , при помощи скальпеля (15С) провели разрез от зенита рецессии к отмеченой точке хирургического сосочка, не погружая лезвие на всю глубину, провели внутрибороздковые разрезы с помощью двустороннего микрохирургического скальпеля ( Micro-Blaid Hu-Friedy), разрез продолжался в медиальную и дистальную сторону от зенита рецессии до вновь сформированного хирургического сосочка, постепенно расщепляя лоскут в медио-дистальном направлении апикально на величину глубины рецессии острым методом, а медио-дистально на 1 зуб дистальнее и медиальнее от окончания зоны рецессий. Далее , когда дизайн лоскута готов, лоскут из расщепленного становится полнослойным (слизисто-надкостичным), путем тупого отслаивания распатором (P24G, Хью-Фриди), в апикальную сторону. Мобилизацию слизисто-надкостичного лоскута проводят путем расщепления в зоне перехода неподвижной слизистой в подвижную скальпелем (15С). Далее проводили деэпителизацию анатомических сосочков скальпелем (15С), обработку поверхности корня ультразвуковым скейлером(EMS –master) , гелем ЭДТА 17%, зоноспецифической кюретой Грейсси ( Depelier), удалив тем самым участки инфицированного цемента с поверхности корня, ранее контактировавшего с ротовой полостью. И заполировали поверхности корней алмазными мелкодисперсными борами в форме усеченного обратного конуса. Протяженность операционного поля по ширине измеряли пародонтологичеким зондом( Хью-Фриди), на основании этих измерений, ранее вскрытую(интроперационно) ТМО, выкраивали соответствующе дефекту по ширине и высоте( ГР -0 +3мм), перфорировали стоматологическим зондом (Хью-Фриди) , диаметр перфораций 0,8мм с расстоянием между перфорациями 4 мм в шахматном порядке. Далее ТМО регидратировали в физиологическом растворе 0,09%, и фиксировали узловыми резорбируемыми швами 6,0 обратнорежущей иглой к апикальной части деэпителизированных анатомических сосочков, прошивая их на всю толщину, в каждом межзубном промежутке. Поверх фиксированной ТМО, укладывали мобилизированный слизисто-надкостичный лоскут, совмещая хирургические сосочки с деэпителизированными анатомическими и фиксируя его ,таким образом выполняя ротацию и корональное смещение, двойными обвивными нерезорбируемыми швами 6,0 обратнорежущей иглой. На нижней челюсти накладывали дополнительные прижимающие , слизисто-надкостичный лоскут к ТМО и альвеолярной кости, крестообразные матрасные швы. Операционную зону обрабатывали раствором хлоргексидина биглюконата 0,05% и хлоргексидин-содержащим гелем KIN PERIO .
Ведение пациентов в послеоперационном периоде
Сразу после операции пациентам назначалась гипотермия по 10-15 мин с перерывом 1 -1,5ч в день операции. Курящему пациенту рекомендовали отказаться от курения, . Всем пациентам рекомендовали щадящую индивидуальную гигиену полости рта в зоне операции при помощи специальной зубной щетки (Special Care TePe) и хлоргексидинсодержащей зубной пасты( KIN GINGIVAL), полоскание (ротовые ванночки) раствором хлоргексидина биглюконата 0,2% 4 раза в день , нанесение на вестибулярную поверхность хлоргексидинсодержащего геля 0,2% KIN PERIO 2 раза в день , все местные рекомендации назначались на 14 дней. В качестве обезболивающего средства всем пациентам назначили Нурофен форте по мере необходимости. Для снижения послеоперационного отека был назначен Зиртек по 1 таблетке в день на 3-5 дней , в зависимости от реактивности организма пациента.
Снятие швов проводилось на 14 день после операции. Всем пациентам рекомендовали очищать зубы в области операции мягкой зубной щеткой еще 1 месяц, используя методику вращения. Всем пациентам назначили контрольные визиты через 1,5; 3; 6; и 12 месяцев после операции.
Результаты
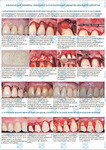
Результаты отображены в таблицах 1, 2 и 3. Шестнадцати пациентам, один из которых был курильщик, провели лечение 61 рецессий в области 16 клыков, 24 премоляра, 3 1-х моляра, 10вторых резцов и 8 первых резцов верхней и нижней челюсти. Тридцать две рецессии 2 класса по Миллеру, двадцать девять рецессий 1 класса по Миллеру устранили с помощью коронально смещенного ротированного лоскута по двуслойной методике в сочетании с применением пародонтологического пластического материала твердой мозговой оболочки (ТМО) перфорированной интрооперационно.
В конце каждого вмешательства края раны ушивали нерезорбируемыми швами 6,0, совмещая хирургические сосочки с деэпителизированными анатомическими сосочками, выполняя корональное смещение с ротацией, одновременно устраняя от3 до 6 рецессий.
Через один год после операции исходное значение глубины рецессии (ГР-0) уменьшилось на и до; глубина зубодесневых карманов (ЗДК-0) при зондировании изменилась с и до; ШКД-0 изменилась с и до; РРД-0 изменилась с и до; ТКД -0 с и до; Упк-0 с и до. Среднее значение закрытия корня составило. Полное закрытие корня произошло в из рецессий.
Сводный статистический анализ индивидуальных данных пациентов на исходном уровне П-0, через 6 месяцев П-1 и через 12 месяцев П-2 представлены в таблицах 1,2,3.
Обсуждение
Множественные рецессии десны в 72% случаев ассоциируются с тонким биотипом десны (ТКД < 1 мм ) и недостатком ширины кератинизированной десны (ШКД < 3 мм). При лечении подобных клинических ситуаций , обычно применяют методики позволяющие достичь максимальный эстетический результат в устранении рецессии, это коронально смещеный лоскут сприменением двуслойного метода в сочетании с аутотрансплантатом ( свободным десневым деэпителизированном трансплантатом –СДДТ). Однако, это приводит к созданию второго операционного поля и нехватке донорского материала, для закрытия всех рецессий во влеченной зоне. А так же сопровождается дополнительным ощутимым дискомфортом пациента в послеоперационном периоде.
Цель настоящего исследования заключалась в оценке эффективности двуслойной методики коронального смещения лоскута с ротацией в сочетании с применением пародонтологического пластического материала – твердой мозговой оболочки лиофилизированной перфориванной интраоперационно. Ведущими параметрами для включения в исследования были : Тонкий биотип (ТКД < 1 мм) и недостаточный объем ширины кератинизированной десны (ШКД < 3 мм), что требовало применения двуслойной методики.
Вмешательство заключалось в установке пародонтологического пластического материала ( твердо мозговой оболочки – ТМО ) при устранении рецессии по двуслойной методике , и ее полным перекрытием слизисто-надкостичным лоскутом с корональным ротированном смещении.
Такой подход обеспечил устранение рецессии десны с созданием достаточной ширины кератинизированной десны (ШКД) и увеличения объема (толщины) кератинизированной десны (ТКД), без использования донорской зоны, и создал условия для длительного благоприятного прогноза устранения рецессий десны.
Методика позволяет эффективно устранить множественные рецессии десны, ассоциированные с тонким биотипом десны и недостатком ширины кератинизированной десны. Фактически среднее значение рецессии уменьшилось с и до, со средним устранением рецессии в 92% и полным закрытием корня в 18 случаев, увеличение объема кератинизированной десны произошло с и до, со средним значением 0,8; увеличение ширины кератинизированной десны с и до, со средним значением 1,2. Важно отметить, что спустя год не возникло ни одного рецидива рецессии , и гиперчувствительность сохранилась в зоне ассоциированной с некариозными поражениями твердых тканей зубов, только в одном случае.
В заключении можно сказать, что представленные случаи демонстрируют возможность устранения множественных рецессий десны 1 и 2 класса по Миллеру , ассоциированных с тонким биотипом десны и недостатком кератинизированной десны , и достижения оптимального клинического результата с помощью двуслойной методики пародонтологической пластической хирургии в сочетании с применением твердой мозговой оболочки лиофолизированной и перфорированной интраоперационно (ТМО), как пластического материала, без забора аутопластического материала (СДСТ).
-
Optical analysis of Implants from the Dura Mater. Спек-тральный анализ Раманов-ским методом имплантатов из ТМО (dura mater)
 Файл статьи The results of the spectral analysis using the method of Raman scattering spectroscopy (RS) of dura mater (DM) samples, manufactured by technology “Lyoplast” practised in clinic in multiple gum recessions treatment.
Подробнее
Файл статьи The results of the spectral analysis using the method of Raman scattering spectroscopy (RS) of dura mater (DM) samples, manufactured by technology “Lyoplast” practised in clinic in multiple gum recessions treatment.
Подробнее
-
Создание экспериментальной модели in vivo для изучения хирургической техники в двуслойной методике лечения множественных рецессий
 Файл статьи Лабораторное исследование на животных. Использование аутотрансплантата и мембраны ТМО (dura mater) для лечения множественных рецессий десны. Сравнительный анализ результата.
Подробнее
Файл статьи Лабораторное исследование на животных. Использование аутотрансплантата и мембраны ТМО (dura mater) для лечения множественных рецессий десны. Сравнительный анализ результата.
Подробнее
-
Optical estimation of the composition of bone implants during processing
 ПодробнееФайл статьи P. E. Timchenko, El. V. Timchenko, L. T. Volova, O. O. Frolov, V. D. Meseyarakov, E. I. Pugachov, "Optical estimation of the composition of bone implants during processing," Proc. SPIE 11074, Diffuse Optical Spectroscopy and Imaging VII, 110741Q (11 July 2019); doi: 10.1117/12.2526343
ПодробнееФайл статьи P. E. Timchenko, El. V. Timchenko, L. T. Volova, O. O. Frolov, V. D. Meseyarakov, E. I. Pugachov, "Optical estimation of the composition of bone implants during processing," Proc. SPIE 11074, Diffuse Optical Spectroscopy and Imaging VII, 110741Q (11 July 2019); doi: 10.1117/12.2526343 -
Chemometric analysis of bioimplants of bone tissues during their manufacture
 Файл статьи P. E. Timchenko, E. V. Timchenko, L. T. Volova, O. O. Frolov, "Chemometric analysis of bioimplants of bone tissues during their manufacture," Proc. SPIE 11363, Tissue Optics and Photonics, 113632A (2 April 2020); doi: 10.1117/12.2565723 Event: SPIE Photonics Europe, 2020, Online Only, FranceПодробнее
Файл статьи P. E. Timchenko, E. V. Timchenko, L. T. Volova, O. O. Frolov, "Chemometric analysis of bioimplants of bone tissues during their manufacture," Proc. SPIE 11363, Tissue Optics and Photonics, 113632A (2 April 2020); doi: 10.1117/12.2565723 Event: SPIE Photonics Europe, 2020, Online Only, FranceПодробнее