+7 (929) 727 53 60 Травматология / Ортопедия
Хирургическое лечение множественных рецессий десны с комбинированным применением аутотрансплантата и аллогенной лиофилизированной dura mater: клинический случай
В научно-практическом журнале для стоматологов "Пародонтология"*вышла статья, рассказывающая про хирургическое лечение множественных рецессий десны с комбинированным применением аутотрансплантата и аллогенной лиофилизированной dura mate.
Авторы: М. А. Носова1, Л. Т. Волова1, А. Н. Шаров2, Д.А. Трунин1, М. А. Постников1
*ISSN 1683-3759 (Print), ISSN 1726-7269 (Online)
1 — Самарский государственный медицинский университет, Самара, Российская Федерация
2 — ООО «Стоматологический магазин «РОМАШКА», Санкт-Петербург, Российская Федерация
Актуальность. Десневая рецессия представляет собой снижение уровня десны в апикальном направлении, сопровождающееся оголением корней зубов, а также атрофией кости вокруг них. Распространенность локализованных рецессий у людей старше 18 лет – 86,7%, генерализованных, то есть на всех зубах, – 28,6%. Высокая распространенность данной патологии обуславливает острую потребность в совершенствовании подхода к лечению множественных рецессий и выбору тактики лечения у пациентов с различными фенотипическими показателями. Золотым стан- дартом на сегодняшний день остается хирургическое лечение рецессий с применением аутотрансплантата. Однако применение данной методики имеет свои недостатки. Целью данной работы явилось оценить реакцию на операцию и конечный результат хирургического лечения множественных рецессий десны на одном объекте при совместном применении аутотрансплантата и пластического материала в одном дизайне исследования.
Материалы и методы. В исследовании представлен и подробно разобран клинический случай применения ауто- и аллотрансплантатов у одного пациента при лечении генерализованных рецессий десны.
Результаты. Во всех случаях применения аутотрансплантата и ТМО (dura mater) наблюдается сопоставимый положительный клинический результат по всем параметрам оценки рецессий десны. Процент закрытия корня зуба наблюдается больше 80% у 13 зубов, менее 80% – у 11 зубов.
Заключение. Результат применения ТМО (dura mater) и аутотрансплантата сопоставим, реактивность на операцию одинаковая, к тому же использование ТМО (dura mater) привлекательно для сочетанного, а также самостоятельного применения для хирургического лечения множественных и особенно генерализованных рецессий десны. Ключевые слова: множественная рецессия десны, аутотрансплантат, dura mater
Для цитирования: Носова М.А., Волова Л.Т., Шаров А.Н., Трунин Д.А., Постников М.А. Хирургическое лечение множественных рецессий десны с комбинированным применением аутотрансплантата и аллогенной лиофилизированной dura mater: клинический случай. Пародонтология.2021;26(2):125-136. https://doi.org/10.33925/1683- 3759-2021-26-2-125-136.
Десневая рецессия представляет собой уменьшение уровня десны в апикальном направлении [1, 2]. Она может быть локализованной или генерализованной. Зачастую рецессия сопровождается оголением корней зубов и атрофией кости вокруг них [3]. Клинически рецессии проявляются повышением чувствительности пришеечной области, болями от агрессивных воздействий, эстетическими нарушениями, абразиями твердых тканей зубов, психологическими расстройствами [3, 4]. Распространенность локализованных рецессий у людей старше 18 лет — 86,7%, генерализованных, то есть на всех зубах — 28,6% [4, 5]. Высокая встречаемость данной патологии вызвала острую потребность в совершенствовании подхода к лечению множественных рецессий и выбору тактики лечения у пациентов с различными фенотипическими показателями [2].
Наиболее распространенным методом лечения рецессии зубов является хирургическое лечение с применением аутотранспланта [6]. Донорскими зонами являются небо и бугор челюсти. Однако полученного таким образом аутотрансплантата достаточно для лечения максимально трех зубов. Объем, размер и качество его ограничены [7]. В 20% случаев встречается плохое качество аутотрансплантата: он тонкий и не меняет фенотип десны. Эти проблемы в совокупности требуют поиска пластических материалов для создания и увеличения объема прикрепленной десны при лечении множественных рецессий, в особенности генерализованных [8, 9].
На сегодняшний день уже имеется опыт применения dura mater при рецессиях [10]. Особый же интерес представляет случай применения ауто- и аллотрансплантатов у одного пациента при лечении генерализованных рецесcий десны.
Цель исследования – оценить реакцию на операцию и конечный результат хирургического лечения множественных рецессий десны на одном объекте при совместном применении аутотрансплантата и пластиче- ского материала в одном дизайне исследования.
Представленный клинический случай наглядно демонстрирует эффективность совместного использования аутотрансплантата и аллогенного пластического материала — твердой мозговой оболочки, сокращенно ТМО (dura mater) «Лиопласт-С» при лечении генерализованных рецессий десны.
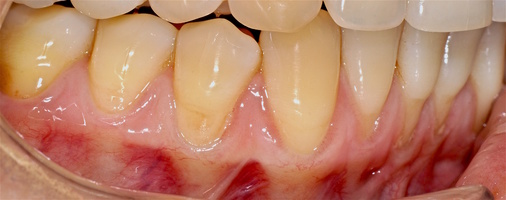
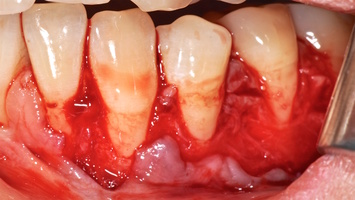
В марте 2017 года в клинику обратилась пациентка Ч., 28 лет (табл. 1) без вредных привычек, с положительным социальным статусом, астенического телосложения. С жалобами на тотальное обнажение корней зубов с повышением чувствительности от термических раздражителей, эстетические дефекты, абразии твердых тканей зубов.
Исходный объем мягкотканного комплекса атрофичен, тонкий биотип десны. Мелкое преддверие полости рта на нижней челюсти в переднем отделе, от 44-го до 34-го зубов высокое прикрепление слизисто-мышечных тяжей.
Форма зубной дуги — эллипсовидная, с незначительным сужением в области премоляров на верхней челюсти; во фронтальных участках верхней и нижней челюстей окклюзия в протруссии. Зубы крупные, вытянутые по форме. Межальвеолярный контакт в норме, прикус ортогнатический. Гигиенические индексы: IG–1,2(HYG),PI—6,GI—0,PBI—0.
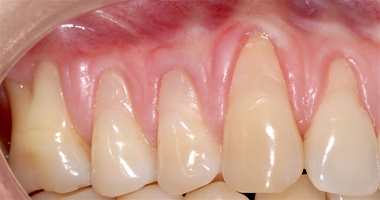
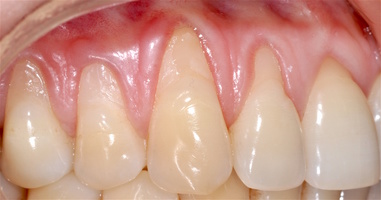
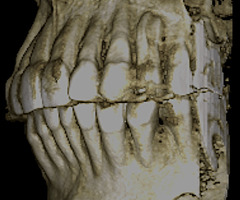
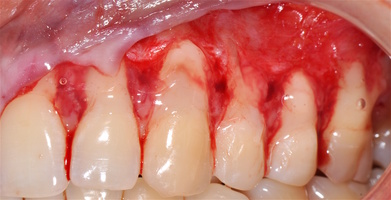
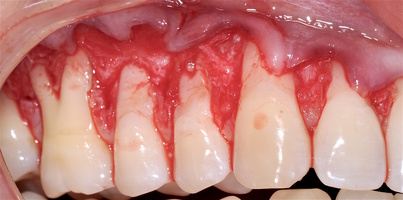
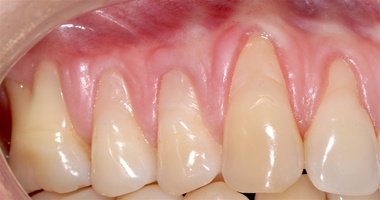
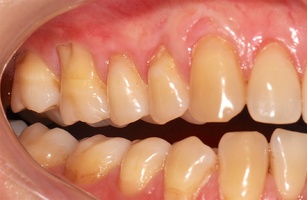
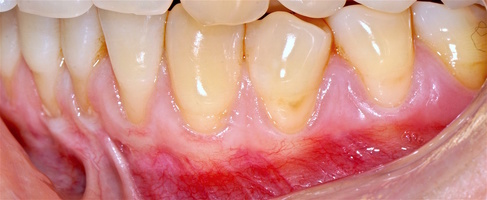
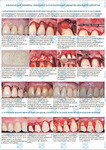
В области от 1.6 до 2.6 и от 3.6 до 4.6 все зубы имеют некариозные поражения разной степени, такие как эрозии эмали и клиновидные дефекты, вовлекающие в процесс ткани эмали и дентина. Подвижности зубов не выявлено (рис. 1а-е) [9].
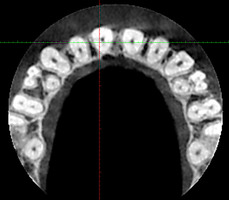
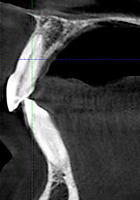
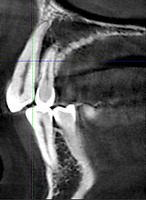
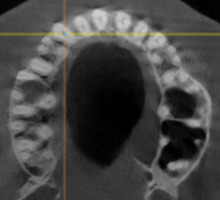
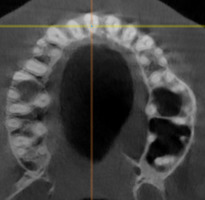
При анализе и описании компьютерной конусно-лучевой томографии (рис. 2а-г) была выявлена генерализованная первичная дегисценция вестибулярной пластинки кости от 1/2 до 3/4 длины корней зубов, зубной ряд целостный, все зубы витальны, кариозных поражений нет. Тип кости 1-2 (Lechkolm и Zarb, 1983), первичная дегисценция вестибулярной костной пластинки превышает пределы возрастной атрофии.
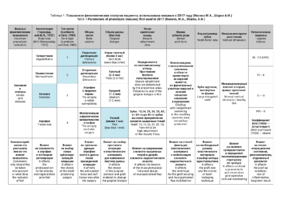
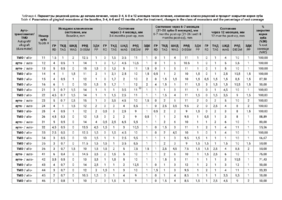
Пародонтологический статус каждого зуба был оценен в таблице 2, где:
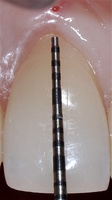
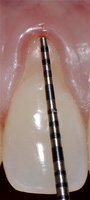
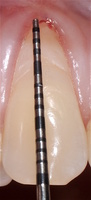
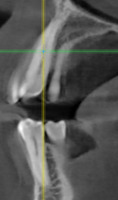
- ГР — глубина рецессии, (рис. 3);
- ТКД — толщина прикрепленной десны;
- ШКД — ширина прикрепленной десны;
- РРД — расстояние от режущего края до края десны;
- ЗДК — зубодесневой карман.
Исходный диагноз: генерализованные рецессии десны 1 и 2 класса по Миллеру [7, 9, 10].
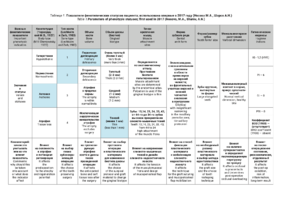
При анализе уровня дегисценции остро стоял вопрос о зубосохраняющих операциях для увеличения толщины прикрепленной десны или ее создания, для предотвращения прогрессирования рецессий десны и резорбции костной ткани альвеол, для реконструкции костной массы альвеол и поддержки мягких тканей пародонта (табл. 3).
Был выбран и согласован следующий план лечения рецессий десны:
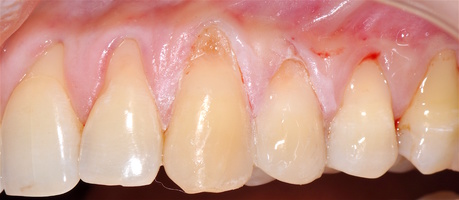
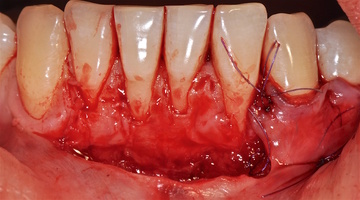
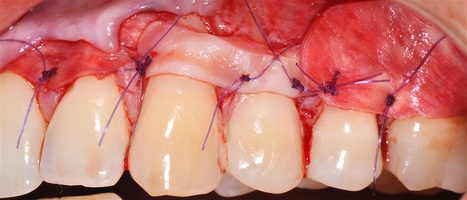
- Генерализованные рецессии в области нижней челюсти оперировались в один этап все 12 зубов, фронтальный участок с аутотрансплантатом от 3.2 до 4.2 зубов. А дистальные участки от 3.6 до 3.3 и от 4.6 до 4.3 зубов с использованием пластического материала ТМО (dura mater) (рис. 4а-з).
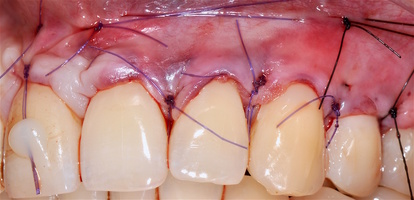
- Рецессии в области верхней челюсти были разделены на две операции с разницей в 2,5 месяца (рис. 5а-л):
- – первым был прооперирован второй сегмент от 2.1 до 2.6 зубов,
- – затем был прооперирован первый сегмент от 1.1 до 1.6 зубов.
Для самых глубоких рецессий был выбран аутотрансплантат, в остальных случаях использовалась ТМО.
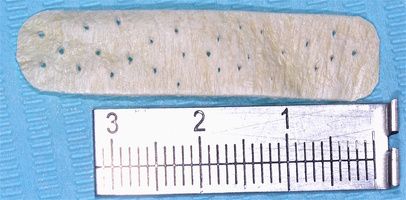
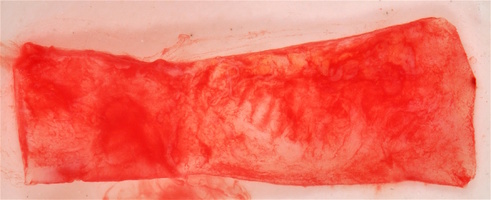
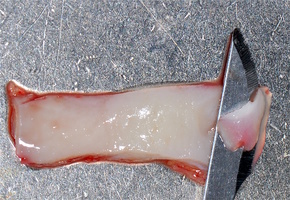
Использованный пластический материал представляет собой образцы твердой мозговой оболочки (ТМО) размером 40 на 40 мм, лиофилизированные стерильные. В процессе производства биоимплантов из твердой мозговой оболочки по технологии «Лиопласт»®, на первом этапе процесс получения имплантатов включает специальную ультразвуковую очистку от антигенных структур для проведения первичной стерилизации материала и вирусной инактивации. После первичной обработки ткани лиофилизируют, а затем герметично упакованный материал на заключительном этапе стерилизуют радиационным методом. Применение химических факторов при изготовлении применяются в минимальном количестве для снижения аллергических реакций и осложнений.
4. Этапы хирургического лечения рецессий десны на нижней челюсти
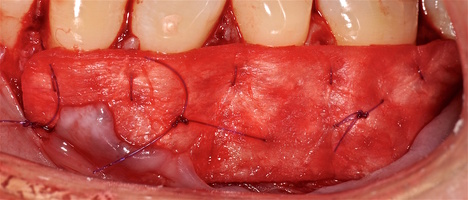
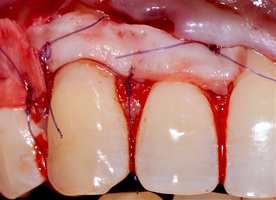
3.2-4.2 зубы были прооперированы методом, сочетающим вестибулопластику с одновременным увеличением ширины и толщины прикрепленной десны при помощи свободного десневого аутотрансплантата (операция Bjorn, 1963 г.).
- Подготовка принимающего ложа. Включает в себя формирование полнослойно-расщепленного слизисто-надкостничного лоскута (полнослойного в области зенитов рецессий, расщепленного билатерально области рецессии десны), рассечение и отслаивание слизисто-мышечных волокон вестибулярно ниже мукогингивальной границы, деэпителизация межзубных сосочков.
- Обработка поверхностей корней зубов. Включает ультразвуковую обработку скейлером для очищения от минерализованных зубных отложений и мягкого зубного налета, экспозицию геля ЭДТА 17% в течение двух минут, механическое удаление слоя бесклеточного цемента импрегнированного микроорганизмами зоноспецифическими кюретами, полировку пародонтологическими борами («фасолька» и «обратный треугольник»).
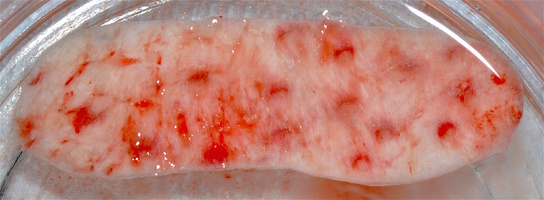
- Получение аутотрансплантата: начинается с определения толщины донорской зоны и замеров размера будущего трансплантата. Зона забора от второго премоляра до третьего моляра верхней челюсти. Глубина погружения брюшка скальпеля 2 мм, далее трансплантат оптимизируют — деэпителизируют по периметру.
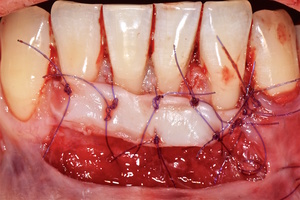
- Затем проводиться позиционирование аутотрансплантата в области рецессий и принимающего ложа двумя-тремя узловыми швами; после аутотрансплантат стабилизируют прижимающими двумя-четырьмя матрасными крестообразными швами, что позволит плотно прижать аутотрансплантат и избежать образования «мертвых» зон для питания аутотрансплантата.
Участки 3.3-3.6 зубов и 4.3-4.6 зубов были проопери- рованы зеркально по методу коронально-ротированно- го лоскута по M. De Sanctis и G. Zucchelli (2000) с одним послабляющим вертикальным разрезом в области 3.3 зуба или 4.3 зуба.
6. Протокол хирургической операции
Протокол хирургической операции:
- Измерены глубины рецессий (ГР), эти замеры отложены от вершин межзубных сосочков в апикальном направлении в сторону зенита рецессии.
- Дизайн разрезов соответствует методике Zucchelli G. коронально-ротированного смещения (2000).
- Мобилизация слизисто-надкостничного лоскута, деэпителизация анатомических сосочков, обработка поверхности корней зубов.
- Фиксация пластического материала ТМО (dura mater) к поверхности корней зубов в области зоны создания необходимого объема прикрепленной десны.
- Закрытие пластического материала слизисто-надкостничным лоскутом со смещением в корональном направлении, и фиксация слизисто-надкостничного лоскута швами; дополнительная фиксация зоны перемещенных и в будущем созданных мягких тканей десны в зоне рецессии десны для стабилизации результата операции.
- Обработка поверхностей корней зубов проводилась аналогично (см. выше).
7. Этапы хирургического лечения рецессий десны на верхней челюсти
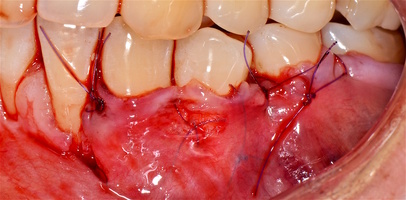
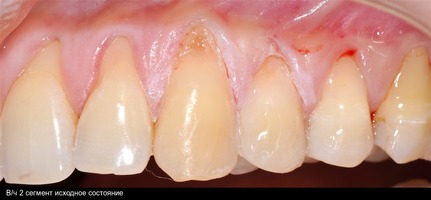
Второй сегмент был прооперирован через 4 месяца после операций на нижней челюсти, область операции включила в себя зубы от 2.1 до 2.6.
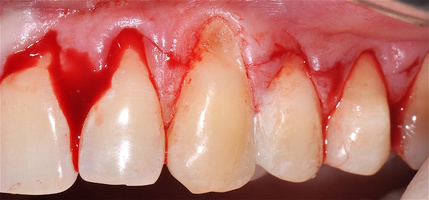
В области 2.3 зуба глубина рецессии составила 6 мм (2-й класс по Миллеру), кератинизированная десна отсутствует, толщина слизистой — 0,7 мм. Это показание к применению аутотрансплантата(свободного десневого деэпителизированного трансплантата) именно в области 2.3 зуба. Донорская зона позволила сделать забор аутотрансплантата размером 15 мм, которого хватило на общую ширину рецессий двух зубов: 2.3 и 2.4.
При устранении рецессий десны коронально-смещенным лоскутом по De Sanctis M. и Zucchelli G. в остальных участках был использован пластический материал аллогенного происхождения — ТМО (dura mater).
Хирургический протокол операции соответствовал технике коронально-ротированного смещения, пласти- ческий материал и аутотрансплантат были полностью перекрыты слизисто-надкостничным лоскутом и зафиксированы швами. Обработка поверхностей корней зубов проводилась аналогично.
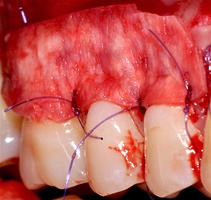
Первый сегмент был прооперирован через 2,5 месяца после операции во втором сегменте.
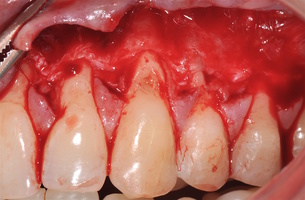
В области 1.3 и 1.2 зубов выявлены рецессии десны глубиной 6 мм 2-го класса, полное отсутствие прикре- пленной десны, толщина ее составила 0,6 мм. Зона хирургического устранения рецессий от 1.6 до 1.1 зубов.
Протокол операции коронально-ротированного лоскута по методике M. De Sanctis и G. Zucchelli: дизайн разрезов с измерением глубины рецессий, отслаивание слизисто-надкостничного лоскута и его мобилизация.
Деэпителизация анатомических сосочков, обработка поверхностей корней зубов, фиксация свободного десневого аутотрансплантата и пластического материала ТМО (dura mater) швами, с полным перекрытием слизисто-надкостничным лоскутом, фиксация швами слизисто-надкостничного лоскута узловыми одиночными швами в области установки аутотрансплантата и ТМО (dura mater), двойными обвивными для слизисто-надкостничного лоскута, и крестообразными прижимающими горизонтальными швами для фиксации слизисто-надкостничного лоскута в новом положении. Обработка поверхностей корней зубов проводилась аналогично.
Послеоперационный период после всех операций протекал спокойно, без воспаления и особенностей, реактивный отек соответствовал норме в случае применения аутотрансплантата и ТМО (dura mater).
Реактивность в области применения ТМО и аутотрансплантата была сопоставима и сравнима с травмой мягких тканей при хирургическом вмешательстве. Имеет место реакция в обоих случаях на операцию, но на материал ТМО реакция отсутствует.
8. Ведение пациента в операции и после
Ведение пациента в операции и после:
- Для обработки операционного поля применялся антисептический раствор с хлоргексидином 0,12%, аллантоином и пантенолом (Pierrot, Испания).
- Поверхности корней зубов были обработаны 17% гелем ЭДТА — этилендиаминтетраацетат натрия («Эн- догель», Россия).
- Местно в день операции и на 14 дней после был назначен гель с хлоргексидином 0,2% (PerioKIN, Испания) для заживления послеоперационных швов.
- Для уменьшения отека местно был назначен холод в первый день по 10-15 минут каждый час.
- При болевых ощущениях после операции был назначен ибупрофен в капсулах по 400 мг (Нурофен).
- Для ускорения васкуляризации аутотрансплантата и ТМО (dura mater) за 7 дней до операции и в течение 14 дней после операции была назначена комбинация пентоксифиллина в таблетках по 100 мг (Трентал) и гемодиализата крови молочных телят в таблетках (Актовегин). (Патент «Способ медикаментозной поддержки пациентов при выполнении костно-пластических операций», RU 2631416).
- В день первой операции на нижней челюсти был назначен «Преднизолон» в таблетках по 50 мг однократно. Также в день операции и на три дня после был назначен цетиризин (Зиртек) для снижения послеоперационного отека мягких тканей.
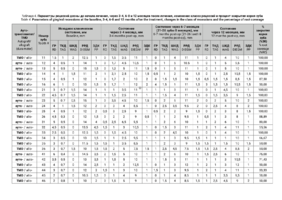
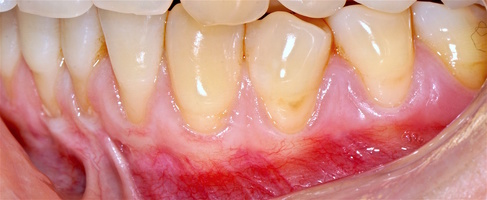
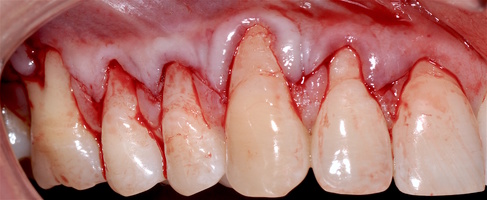
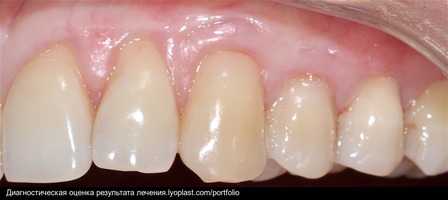
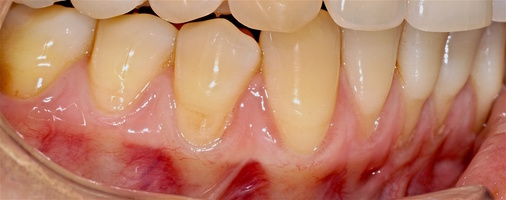
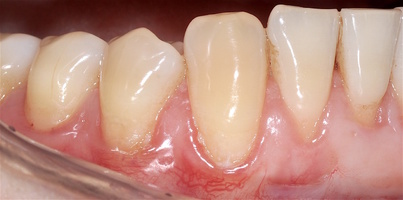
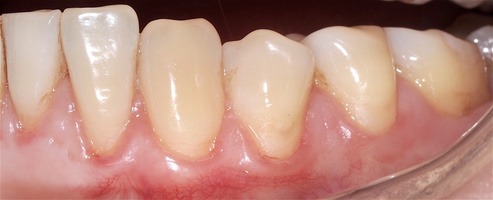
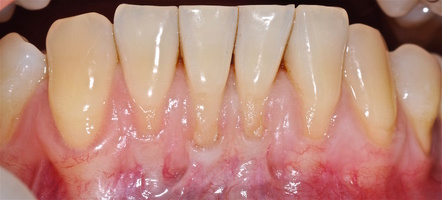
Во всех случаях применения аутотрансплантата и ТМО (dura mater) наблюдается сопоставимый положительный клинический результат по всем параметрам оценки рецессий десны (табл. 4). В случае нескольких зубов в области наиболее глубоких рецессий с наименьшими клиническими показателями имеет место сохранение класса рецессии не более первого класса (9 зубов) и глубиной не более 2 мм, 1.6 зуб — 3 мм.
В зарубежной литературе встречается также совокупный показатель эффективности лечения рецессий десны — процент закрытия корня зуба — отношение разница между конечным и исходным значениями глубины рецессии к исходному значению в процентах. Положительный результатом лечения является значение равное или более 80% [4]. Использование только показателя глубины рецессии десны для анализа эффективности лечения без учета остальных показателей (ТКД, ШКД, РРД, ЗДК) не дает полной картины результата и может быть применимо только в совокупности с другими показателями (рис. 6а-й).
Так в нашем случае процент закрытия корня зуба наблюдается больше 80% у 13 зубов. Менее 80% — у 11 зубов. Это связано с сохранением класса рецессии после лечения в области зубов с наибольшим классом рецессии и наибольшим показателем глубины рецессии. При этом средний показатель всех 24-х оперированных зубов — 83,1%. При этом среднее значение процента закрытия корня зуба для зубов с положительным результатом (более 80%) составляет 96,65%. Среднее значение для результатов менее 80% — 54,73, что связано с изменением глубины рецессий с 6 мм до 3 мм, с 4 мм до 2 мм и с 2 до 1 мм. При этом для аутотрансплантата и для ТМО результаты сопоставимы.
10. Анализ компьютерного томографического обследования
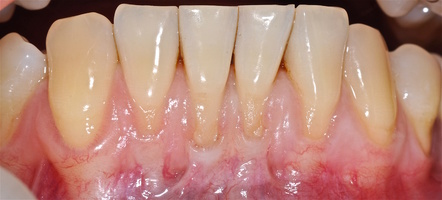
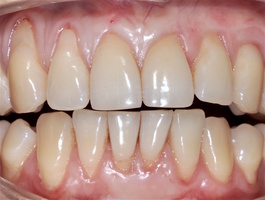
Через 12 месяцев (рис. 7а-г) на срезах компьютерной томограммы 11-ый и 13-ый зубы находятся в костной ткани, при этом костные пики и перегородки укрепились, объем их увеличился; вестибулярно заметен объем костной массы, предположительно компактной формации, исходя из электронной плотности участка. Этим объясняется отсутствие рецидива при лечении рецессии десны как в случае применения аутотрансплантата, также и ТМО (dura mater).
- Результат применения ТМО (dura mater) и ауто-трансплантата сопоставим, реактивность на операцию одинаковая.
- Учитывая исключение второго операционного поля, использование ТМО (dura mater) привлекательно для сочетанного, а также самостоятельного применения для хирургического лечения множественных и особенно генерализованных рецессий десны.
- Возможно применение ТМО сочетанно с аутотрансплантатом и в качестве альтернативы аутотрансплантату при всех классах рецессий десны по Миллеру, с различным сопутствующим профилем пациентов.
12. Список литературы / References
- Pendor S, Baliga V, Bhongade ML, Turakia V, Shori T. A comparison between connective tissue grafts combined with either double pedicle grafts or coronally positioned pedicle grafts: A clinical study. Journal of Indian Society of Periodontology. 2014;18:326-330.
- Shanmugam M, Shivakumar B, Meenapriya B, Anitha V, Ashwath B. Clinical evaluation of expanded mesh connective tissue graft in the treatment for multiple adjacent gingi- val recessions in the esthetic zone. Contemporary of Clini- cal Dentistry. 2015;6:321-326.
- Egawa M, Inagaki S, Tomita S, Saito A. Connective Tissue Graft for Gingival Recession in Mandibular Incisor Area: A Case Report. The Bulletin of Tokyo Dental College. 2017;58(3):155-162.
- Rijhwani JA, Kini VV, Pereira R, Yadav S. Free Gingival Au- tograft and Subepithelial Connective Tissue Graft for the Treat- ment of Gingival Recession: A Brief Review and Report of Three Cases. Journal of Contemporary Dentistry 2016;6(3):225-232.
- Noncheva V, Dobreva M, Chenchev I. Is Treatment of Gingival Recession Predictable? Journal of Mathematics (IOSR-JM). 2016;12(5)Ver.V:07-11.
- Ahmari F. Al. An Acellular Dermal Matrix Allograft for Treatment of Multiple Gingival Recession Defects: A Case Report. Journal of Dental Health, Oral Disorders and Thera- py. 2018;9(1):00328.
- Garcıa-Mendez MC, Rodrıguez-PulidoJI, Sandoval GM, Garza-Enriquez M, Gomez-Butzman L. Management of Miller-Class I and III gingival recessions through different techniques combined with connective tissue graft: a case report. Journal Of Clinical Periodontology. 2018. PCS107.
- Isler SC, Ozcan G, Ozcan M, Omurlu H. Clinical evalua- tion of combined surgical/ restorative treatment of gingival recession- type defects using different restorative materi- als: A randomized clinical trial. Journal of Dental Sciences. 2018 Mar;13(1):20-29.
- Sculean A, Cosgarea R, Katsaros C, Arweiler NB, Miron RJ, Deppe H. Treatment of single and multiple Miller Class I and III gingival recessions at crown-restored teeth in maxillary esthetic areas. Article in Quintessence Publishing Deutsch landinternational. 2017;10:777-782.
- Stein JM. Decision-Making in Surgical 7 Management of Gingival Recession. part of Springer Nature. 2018:83-95.
Конфликт интересов:
Авторы декларируют отсутствие конфликта интересов/
Сonflict of interests:
The authors declare no conflict of interests
Поступила / Article received 25.09.2020
Поступила после рецензирования / Revised 13.10.2020
Принята к публикации / Accepted 22.11.2020
- Носова Мария Александровна, врач-стоматолог, хирург, пародонтолог, имплантолог Санкт-Петербургского Государственного автономного учреждения здравоохранения «Городская поликлиника No40 для творческих работников», Клинический консультант общества с ограниченной отвественностью «Стоматологический магазин «РОМАШКА», Клинический консультант по материалам «ЛИОПЛАСТ». Санкт-Петербург, Российская Федерация
- E-mail: mashanosova2013@gmail.com
- ORCID: https://orcid.org/0000-0002-8667-7850
- Волова Лариса Теодоровна, доктор медицинских наук, профессор, главный научный сотрудник Института экспериментальной медицины Самарского государ- ственного медицинского университета, Самара, Российская Федерация
- E-mail: csrl.sam@mail.ru
- ORCID: https://orcid.org/0000-0002-8510-3118
- Шаров Алексей Николаевич, провизор, магистрэкономики, частный научный деятель, оперативный и клинический фармаколог, генеральный директор общества с ограниченной ответственностью «Стоматоло- гический магазин «РОМАШКА», клинический консультант по материалам «ЛИОПЛАСТ», Санкт-Петербург, Российская Федерация
- E-mail: me@sharovalex.ru
- ORCID: https://orcid.org/0000-0001-6426-3035
- Трунин Дмитрий Александрович, доктор медицинских наук, профессор, директор стоматологического института Самарского государственного медицинско- го университета, заведующий кафедрой стоматологии Самарского государственного медицинского университета, президент Стоматологической ассоциации России, Самара, Российская Федерация
- E-mail: trunin-027933@yandex.ru
- ORCID: https://orcid.org/0000-0002-7221-7976
- Автор, ответственный за связь с редакцией: Постников Михаил Александрович, доктор медицинских наук, доцент, заведующий кафедрой терапев- тической стоматологии Самарского государственного медицинского университета, профессор кафедры стоматологии Самарского государственного медицинского университета, Самара, Российская Федерация
- Для переписки: postnikovortho@yandex.ru
- ORCID: https://orcid.org/0000-0002-2232-8870
-
Эффективность применения аллогенной dura mater для превентивного хирургического лечения образования одиночных и множественных рецессий десны перед ортодонтическим лечением несъемной ортодонтической техникой: клиническое исследование
 Файл статьи
ПодробнееМ.А. Носова1, Д.Д. Березина3, Л.Т. Волова1, А.Н. Шаров2, Д.А. Трунин1, М.А. Постников1
Файл статьи
ПодробнееМ.А. Носова1, Д.Д. Березина3, Л.Т. Волова1, А.Н. Шаров2, Д.А. Трунин1, М.А. Постников1 -
Доклад на IV Международной научно-практической конференции «Современная гнатология»
 Файл анонса
М.А. Носова, Д.Д. Березина, Л.Т. Волова, А.Н. Шаров, Д.А. Трунин, М.А. Постников
Подробнее
Файл анонса
М.А. Носова, Д.Д. Березина, Л.Т. Волова, А.Н. Шаров, Д.А. Трунин, М.А. Постников
Подробнее
-
IV Международная научно-практическая конференция «Современная гнатология» 26 Февраля 2022 года
 В Гостинице Парк Инн «Прибалтийская» 26 и 27 февраля прошла научная конференция, в которой приняли участие около 300 специалистов из почти 100 городов нашей страны, а также стран ближнего зарубежья
Подробнее
В Гостинице Парк Инн «Прибалтийская» 26 и 27 февраля прошла научная конференция, в которой приняли участие около 300 специалистов из почти 100 городов нашей страны, а также стран ближнего зарубежья
Подробнее
-
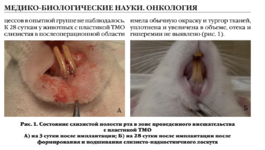
Хирургическое лечение множественных рецессий десны с использованием аллогенной твердой мозговой оболочки «Лиопласт» (Самара) (Лабораторное, Гистологическое, Клиническое, Рентгенологическое исследования)
 Презентация конференции
Хирургическое лечение множественных рецессий десны с использованием аллогенной твердой мозговой оболочки «Лиопласт» (Самара) (Лабораторное, Гистологическое, Клиническое, Рентгенологическое исследования)
Подробнее
Презентация конференции
Хирургическое лечение множественных рецессий десны с использованием аллогенной твердой мозговой оболочки «Лиопласт» (Самара) (Лабораторное, Гистологическое, Клиническое, Рентгенологическое исследования)
Подробнее