+7 (929) 727 53 60 Травматология / Ортопедия
Эффективность применения аллогенной dura mater для превентивного хирургического лечения образования одиночных и множественных рецессий десны перед ортодонтическим лечением несъемной ортодонтической техникой: клиническое исследование
В научно-практическом журнале для стоматологов "Пародонтология"*вышла статья, рассказывающая про эффективность применения аллогенной dura mater для превентивного хирургического лечения образования одиночных и множественных рецессий десны перед ортодонтическим лечением несъемной ортодонтической техникой: клиническое исследование
М.А. Носова1, Д.Д. Березина3, Л.Т. Волова1, А.Н. Шаров2, Д.А. Трунин1, М.А. Постников1
*ISSN 1683-3759 (Print), ISSN 1726-7269 (Online)
1Самарский государственный медицинский университет, Самара, Российская Федерация
2ООО «Стоматологический магазин «РОМАШКА», Санкт-Петербург, Российская Федерация
3КДЦ ООО «ПОЛИМЕДИКОР», Санкт-Петербург, Российская Федерация
Актуальность. Рецессии десны в процессе или после ортодонтического лечения несъемной техникой – часто встречающаяся патология (65,0-86,7%), обычно в области фронтальной группы зубов, особенно при выдвижении корпусно по дуге в область вне костной массы или при наклоне зуба вестибулярно более пяти градусов по оси (35%). Рецессии до ортодонтического лечения усугубляются в процессе лечения несъемной техникой вплоть до пяти лет после окончания лечения (47%). Устранение рецессий в процессе лечения или после стратегически нецелесообразно: имеет высокий процент рецидивов и подразумевает масштабные хирургические вмешательства, в том числе костно-пластические; чаще проводится после лечения с применением СДДТ, что имеет целый ряд сравнительных недостатков. Целью работы является оценка эффективности применения пластического материала (аллогенной dura mater) для устранения рецессий десны при наличии до начала ортодонтического лечения или для создания/утолщения объема десны вестибулярно для профилактики возникновения рецессий десны в процессе или после ортодонтического лечения.
Материалы и методы. В исследовании представлен и подробно разобран демонстрационный клинический пример превентивного хирургического лечения рецессий десны у пациента с уже имеющимися рецессиями перед ортодонтическим лечением.
Результаты. Во всех случаях применения dura mater наблюдается положительный клинический результат по всем параметрам оценки рецессий десны. Процент закрытия корня зуба наблюдается 100% у всех зубов.
Заключение. Превентивное хирургическое лечение оправдано во всех случаях, так как оно избавляет от повторных операций, исключает возникновение рецессий в процессе или после ортодонтического лечения, а также повторное появление рецессий десны. Применение dura mater эффективно и безопасно во всех случаях, реактивность на операцию нормальная, использование dura mater не создает второго операционного поля. Рекомендовано включить в стандартный протокол ортодонтического лечения.
Для цитирования: Носова МА, Березина ДД, Волова ЛТ, Шаров АН, Трунин ДА, Постников МА. Эффективность применения аллогенной dura mater для превентивного хирургического лечения образования одиночных и множественных рецессий десны перед ортодонтическим лечением несъемной ортодонтической техникой: клиническое исследование. Пародонтология. 2021;26(4):317-326. https://doi.org/10.33925/1683-3759-2021-26-4-317-326.
Рецессия десны у ортодонтических пациентов – актуальная и распространенная патология. Встречаемость рецессии десны у людей старше 18 лет составляет, по разным данным, 65,0-86,7% и даже до 99,3% [1, 5]. У 12-22% людей после ортодонтического лечения несъемными конструкциями возникают множественные рецессии десны. 87% пациентов имеют рецессию десны хотя бы на одном зубе после ортодонтического расширения челюсти или удаления зубов [12]. У пациентов, прошедших ортодонтическое лечение, примерно в 1,5 раза чаще возникают рецессии [8]. Частота возникновения рецессии десны у пациентов с инфраокклюзией и открытым прикусом при несъемной ортодонтической технике составляет до двух раз больше по сравнению с другими ортодонтическими патологиями [10].
Рецессии появляются у ортодонтических пациентов в 35% случаев в области резцов нижней челюсти при корпусном лингвальном или вестибулярном перемещении зубов. Наклон резцов более 5 градусов вестибулярно способствует снижению уровня десны в области них. При этом при лингвальном перемещении вестибулярно объем кератинизированной десны увеличивается у 6% пациентов, что связывают с обратным погружением зуба в объем кости и формированием поддержки мягким тканям [13]. До 12% всех осложнений после ортодонтического лечения занимает множественная рецессия десны в первый год, отдаленные результаты после лечения в течение пяти лет показывают до 47% данной патологии [5, 11]. Чаще всего рецессии возникают в области передней группы зубов. В некоторых случаях за счет перемещения зуба обратно, особенно при щелевидных рецессиях происходит стабилизация рецессии, увеличение объема прикрепленной десны, но полного закрытия повторно поверхности корней зубов не происходит, что связано с загрязнением поверхности корня за счет накопления липополисахаридов микробной биопленки [6].
Причины образования интра- и постортодонтических рецессий: первичная – выдвижение зубов корпусно или апикально вестибулярно по зубной дуге соответственно плану лечения; вторичные – уже имеющиеся рецессии десны, тонкий биотип десны, наличие слизисто-мышечных тяжей, мелкое преддверие полости рта, экстремальная интрузия. Механизм образования рецессий – вторичная дегисценция костной ткани вестибулярно, с последующим истончением десны от выдвижения зубов в часть альвеол без костной ткани. По разным данным, распространенность тонкого биотипа десны составляет 40,32–43,25% [7, 9, 14].
Существуют способы лечения таких рецессий: использование костного материала или аутотрансплантата с ретромолярной области или неба верхней челюсти в процессе ортодонтического лечения. При этом костная пластика при дальнейшем перемещении зубов не дает желаемого результата, и рецессии приходится повторно оперировать с аутотрансплантатом, когда снимают ортодонтическую конструкцию. Костная пластика превентивно при узком альвеолярном отростке – крайне травматичная и масштабная операция, включающая вестибулярную декортикацию и пластику костным графтом. Сами авторы отмечают дополнительно риск инфицирования, возможную убыль по ширине в процессе заживления и деградацию резорбируемых мембран. Есть пример оперирования рецессий до установки ортодонтической конструкции с аутотрансплантатом тоннельной методикой [15]. Рационально оперировать только те зубы, где уже имеются рецессии либо по плану ортодонтического лечения есть риск образования рецессий за счет корпусного выдвижения зубов по дуге вестибулярно. Использование аутотрансплантата подразумевает создание второго операционного поля, психологические проблемы в связи с операцией и возможные болевые ощущения в области забора. Также трансплантат может быть ограничен по размеру и толщине. Поэтому применение пластического материала оправдано во всех случаях [4]. В литературе нет примеров лечения рецессий в процессе, после ортодонтического лечения и особенно превентивно с пластическим материалом, а также для создания или увеличение объема десны в области зубов вестибулярно.
Уже имеется опыт применения аллогенной ТМО для хирургического лечения рецессий десны, с доказанной эффективностью и безопасностью [3]. Имеется и опыт сочетанного применения аутотранплантата и ТМО в одном дизайне у одного пациента. Результат лечения сопоставимый, реакция на материал отсутствует [2].
Интересно оценить результат применения ТМО у ортодонтических пациентов превентивно для устранения рецессий десны или препятствия их образованию именно перед установкой несъемной ортодонтической конструкции.
Цель исследования – оценить эффективность применения твердой мозговой оболочки (dura mater) у ортодонтических пациентов перед установкой несъемных конструкций для создания/увеличения объема прикрепленной десны и/или препятствия образованию постортодонтических рецессий.
- Пациенты с рецессиями десны, кому был установлен имплантат dura mater в качестве пластического материала для устранения рецессий и препятствия их повторному появлению.
- Пациенты, кому был установлен имплантат dura mater в качестве пластического материала для препятствия возникновению рецессий.
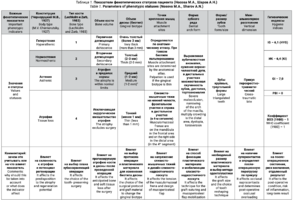
За период с 2011 по 2021 год проведено обследование 20 пациентов с рецессиями десны перед установкой несъемной ортодонтической конструкции. Всем оценены показатели фенотипических статусов М.А. Носовой и А.Н. Шарова (2017): конституция, тип костной ткани, объем кости, объем десны, точки крепления мышц, форма зубного ряда, форма и размер зубов, межальвеолярное расстояние и гигиенические индексы; составлена пародонтологическая карта, составлен план ортодонтического лечения, проведена конусно-лучевая компьютерная томография (КЛКТ) для оценки состояния кости и ее объема в области зубов, где уже были рецессии; или зубов, которые по плану лечения перемещались в направлении отсутствия объема костной массы. Пародонтологически статус каждого зуба оценен по показателям: ГР, ТКД, ШКД, РРД, ЗДК, классу рецессии по Миллеру, где:
ГР – глубина рецессии,
ТКД – толщина кератинизированной десны,
ШКД – ширина кератинизированной десны,
РРД – расстояние от режущего края зуба до края десны, ЗДК – зубодесневой карман.
Описание выбора методики операции
Выбор методики операции и пластического материала, а также количество этапов лечения рецессии определяется классом рецессии по Миллеру, классом убыли межзубного сосочка по Д. Тарноу, объемом и качеством окружающих тканей в области рецессии; наличием некариозных пришеечных дефектов (НКПД) твердых тканей зубов, мелкого преддверия полости рта слизисто-мышечных тяжей; степени интрузии (М.А. Носова и А.Н. Шаров, 2017).
Клинический пример для демонстрации проведенного лечения
В октябре 2011 года в клинику обратилась пациентка Б., 29 лет (таблица 1) без вредных привычек, с положительным социальным статусом, нормостенического телосложения. Жалобы: кровоточивость десен при чистке, неприятный запах изо рта, наличие зубных отложений и пигментаций.
Исходный объем мягких тканей десны невозможно оценить в связи с ярко выраженным генерализованным воспалением в области тканей пародонта: десневой край гиперемирован, отечен до мукогингивальной границы, маргинальная десна цианотична, зубодесневые карманы 4-6 мм, флотация десневого края вестибулярно. Из зубодесневых карманов гнойное отделяемое при пальпации, обильные над- и поддесневые зубные отложения, ИК 6,4 балла; ИГ 6,1 балла, PMA 7,0 баллов.
Мелкое преддверие полости рта, слизисто-мышечные тяжи на нижней челюсти: во фронтальном участке и справа в дистальном участке (четвертом сегменте).
Прикус открытый, перекрестный, правосторонняя палатокклюзия, дистальная окклюзия 2 класса по Кеннеди. Щель по вертикальной осевой линии 4 мм, по сагитальной осевой линии 3 мм. Скученность верхнего и нижнего зубных рядов. Смещение срединной линии на верхней челюсти вправо на 2 мм. Вторичная адентия 4.6 и 4.7 зубов.
Диагноз: хронический генерализованный пародонтит средней степени тяжести.
Лечение. Было проведено хирургическое пародонтологическое лечение в области всех зубов: удаление над- и поддесневых зубных отложений ультразвуковым скейлером и зоноспецифическими кюретами, полировка поверхности корня пародонтлогическими борами (рутпленинг), кюретаж пародонтальных карманов, деэпителизация выстилки пародонтальных карманов в технике Рамфьорд-2, ушивание зубодесневых карманов, антисептическая обработка. В послеоперационный период на две недели были назначены ополаскиватель с хлоргексидином 0,12% и эпителизирующий гель «Фитодент Периогель» с хлорофиллом и хлоргексидином 0,12%.
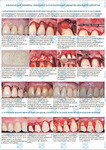
Через три месяца после стабилизации пародонтологического процесса была достигнута полная ремиссия в области тканей пародонта всех зубов.
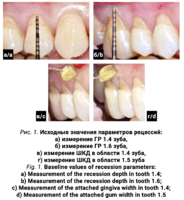
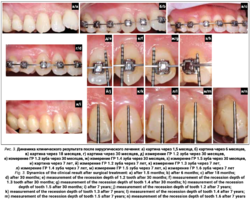
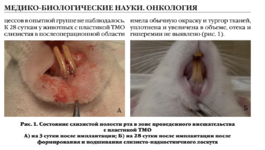
При осмотре были выявлены множественные рецессии десны, НКПД зубов, пациентка жаловалась на повышенную чувствительность зубов от термических раздражителей и эстетические дефекты. Вследствие этого пациентка была направлена на консультацию к ортодонту. На основании анализа ортодонтической диагностики и предстоящего плана ортодонтического лечения требовались расширение дуги верхней челюсти, перемещение зубов в первом, втором и четвертом сегментах вестибулярно. Исходя из плана реабилитации и вновь приобретенного клинического статуса было принято решение о превентивном устранении рецессий десны в области первого, второго и четвертого сегментов и во фронтальном участке нижней челюсти (рис. 1а-г). Показатели рецессий десны представлены в таблице 2.
Диагноз: генерализованные рецессии десны 1-2 класса по Миллеру. До лечения отмечаются выраженные бугры и режущий край резцов и клыков. Жалоб на самопроизвольное сжимание челюстей, ночное скрежетание зубов, боли и дискомфорт в области ВНЧС нет. При обследовании мышечный гипертонус не выявлен. Бруксизм исключен.
Стоял вопрос о создании объема прикрепленной десны вестибулярно в области уже имеющихся рецессий для их устранения и профилактики повторного появления; а также о создании объема прикрепленной десны вестибулярно в области зубов, которые по плану лечения перемещались корпусно вестибулярно по зубной дуге.
- Первый и второй сегменты были оперированы раздельно по методу коронально-ротированного лоскута по M. De Sanctis и G. Zucchelli (2000) с пластическим материалом. ШКД в области всех зубов составила в среднем 2-2,5 мм, как критерий выбора методики и пластического материала. НКПД твердых тканей зубов не устранялись в ходе операции.
Использованный пластический материал представляет собой фрагмент твердой мозговой оболочки (ТМО) размером 20 на 30 на 0,6 мм, лиофилизированный стерильный. Процесс производства биоимплантатов из твердой мозговой оболочки по технологии «Лиопласт»® включает специальную ультразвуковую очистку от антигенных структур, первичнойервичнои специальную ультрвирусной инактивации. После первичной обработки биоимплантаты лиофилизируют, а затем герметично упакованный материал стерилизуют радиационным методом. Применение химических факторов при изготовлении минимально (только в качестве жидких сред и растворителей) для снижения аллергических реакций и послеоперационных осложнений. - Фронтальный участок нижней челюсти (зубы 3.2- 4.2) оперировался методом коронального смещения с применением свободного десневого деэпителизированного трансплантата, с иссечением слизисто-мышечных тяжей закрытым методом.
- Зубы 4.3-4.5 оперировались туннельным методом с применением свободного десневого деэпителизированного трансплантата (СДДТ). Критериями выбора двухслойной методики с применением СДДТ для зубов 3.2-4.2 и 4.3-4.5 являются отсутсвие ШКД апикально рецессий, отсутствие слизисто-мышечных тяжей и мелкого преддверия полости рта.
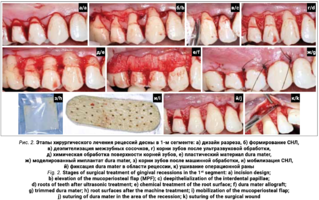
Протокол хирургической операции демонстрационного примера в первом сегменте (рис. 2а-к)
- Измерение показателей рецессий (ГР, ТКД, ШКД, РРД, ЗДК).
- Дизайн разрезов соответствует методике М. De Sanctis и Zucchelli G. коронально-ротированного смещения (2000).
- Подготовка принимающего ложа. Включает в себя формирование полнослойно-расщепленного слизисто- надкостничного лоскута (полнослойного в области зенитов рецессий, расщепленного в области анатомических сосочков), рассечение и отслаивание слизисто-мышечных волокон вестибулярно ниже мукогингивальной границы, деэпителизацию межзубных сосочков.
- Обработка поверхности корнейорнеиаботка поверхности косочков. лизацию скейлером для очищения от минерализованных зубных отложений и мягкого зубного налета, экспозицию геля ЭДТА 17% в течение двух минут, механическое удаление слоя бесклеточного цемента импрегнированного микроорганизмами зоноспецифическими кюретами, полировку пародонтологическими борами (формы «фасолька» и «обратный треугольник»).
- Подготовка пластического материала ТМО. Включает измерение необходимых размеров имплантата, моделирование ножницами, перфорацию ТМО пародонтальным зондом или иглой шприца, регидратацию собранной с первого разреза шприцем без иглы капиллярной кровью пациента в течение 1-2 минут до полного пропитывания.
- Фиксация пластического материала ТМО (dura mater) к поверхности корнейорнеирхности корического материала ТМО иглы капиллприкрепленной десны одиночными узловыми швами в основании анатомических сосочков резорбируемым материалом 6/0 («Ультрасорб», Россия).
- Закрытие пластического материала слизисто-надкостничным лоскутом (СНЛ) со смещением в корональном направлении, и фиксация слизисто-надкостничного лоскута двойными обвивными петлевидными («кисетными») швами к зубам в порядке от центрального зуба рецессии к дистальным зубам в обоих направлениях по очереди нерезорбируемым материалом 6/0 (Daclon, Бельгия).
Дополнительная фиксация СНЛ в основании одним горизонтальным крестообразным матрасным швом нерезорбируемым материалом 6/0 (Daclon, Бельгия) для фиксации СНЛ в новом положении.
Послеоперационный период протекал спокойно, без воспаления и особенностей, реактивный отек соответствовал норме. Реактивность в области применения ТМО была сопоставима и сравнима с травмой мягких тканей при хирургическом вмешательстве. Имеет место реакция на операцию, но на материал ТМО реакция отсутствует.
Ведение пациента интра- и постоперационно
- Для обработки операционного поля применялся раствор с экстрактом осиновой коры и медными производными хлорофилла («Фитодент», Россия).
- Поверхность корней зубов была обработана 17%-ным гелем этилендиаминтетраацетата натрия («Эндогель», Россия).
- Местно в день операции и на 14 дней после был назначен гель с хлоргексидином 0,12% и медными производными хлорофилла («Фитодент Периогель», Россия) для заживления послеоперационных швов.
- Для уменьшения отека местно был назначен холод в первый день по 10-15 минут каждый час.
- При болевых ощущениях после операции был назначен ибупрофен в капсулах по 400 мг («Нурофен форте»).
- Для ускорения васкуляризации ТМО (dura mater) за 7 дней до операции и в течение 14 дней после операции была назначена комбинация пентоксифиллина в таблетках по 100 мг («Трентал») и гемодиализата крови молочных телят в таблетках («Актовегин»). (Патент «Способ медикаментозной поддержки пациентов при выполнении костно-пластических операций», RU 2631416).
- Также в день операции и на три дня после был назначен цетиризин («Зиртек») для снижения реактивного послеоперационного отека мягких тканей.
Результаты исследования и их обсуждение
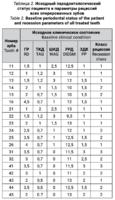
Всего были оперированы 87 зубов на верхней челюсти и 66 зубов на нижней челюсти. Результаты исходных значений показателей рецессий десны, а также через 3 месяца, через 6 месяцев и через 24 месяца (после окончания ортодонтического лечения) приведены в таблице 3.
- Во всех случаях получен сопоставимый клинический результат по всем параметрам: ГР = 0, увеличение ТКД в среднем в два раза, увеличение ШКД на 30-150%.
- Реакция на материал ТМО и послеоперационные осложнения не выявлены ни у одного пациента.
- Повторное образование рецессий десны не выявлено ни у одного оперированного зуба.
- Первичное образование постортодонтических рецессий не выявлено ни у одного оперированного зуба. Клинически результат в динамике представлен на рисунке 3.
- Зубы с уже имеющимися рецессиями или риском их образования целесообразно оперировать превентивно в 100% случаев при вестибулярном перемещении по плану ортодонтического лечения.
- Применение ТМО как пластического материала превентивно перед установкой несъемных конструкций у ортодонтических пациентов оправдано при наличии рецессий, и риске их образования в процессе и после ортодонтического лечения.
- Учитывая исключение второго операционного поля, использование ТМО привлекательно для самостоятельного применения вместо аутотрансплантата как пластического материала первого выбора.
- При планировании ортодонтического лечения рекомендовано включить консультацию врача-пародонтолога, составление пародонтологической карты, а также проведения КЛКТ в стандарт ортодонтического лечения.
Список литературы / References
- Leus PA, Kazeko LA. Features of clinical manifestations of gum recession. Minsk, 1993:232 p.
- Nosova MA, Volova LT, Sharov AN, Trunin DA, Postnikov MA. Surgical treatment of multiple gingival recessions by the combination of autograftand allogenic lyophilized dura mater: a clinical case. Parodontologiya. 2021;26(2):125-136. (In Russ.).
- https://doi.org/10.33925/1683-3759-2021-26-2-125-136
- Nosova MA. The effectiveness of the operation of the coronal displacement with plastic dura mater „Lioplast”® in elimination of multiple gingival recessions. aspirantskiy Vestnik Povolzhiya. 2016;5-6. Available from:
- https://www.elibrary.ru/item.asp?id=28376148
- Timchenko EV, Timchenko PE, Taskina LA, Volova LT, Ponomareva YV. Raman spectroscopy of the organic and mineral structure of bone grafts. Quantum electronics. 2014;44;7:696-699. (In Russ.).
- Khamadeeva AM, Arkhipov VD, Trunin DA, et al. Gum recession. Epidemiology, risk factors. Principles of treatment: Method. Recommendations. Samara, 1999.
- Jati AS, Furquim LZ, Consolaro A. Gingival recession: its causes and types, and the importance of orthodontic treatment. Dental Press Journal of orthodontics. 2016;Jun;21(3):18-29.
- doi: 10.1590/2177-6709.21.3.018-029.oin
- Barakat H, Dayoub S. Prevalence of Gingival Biotype in a Syrian Population and Its Relation to Tooth Shapes: A Cross-Sectional Study. Journal of biomedical Science and engineering. 2016;9:141-146. Available from:
- https://www.scirp.org/pdf/JBiSE_2016030909241689.pdf
- DhamiB,ShresthaP,GuptaS,ShresthaS,ShresthaRM. Prevalence of Gingival Recession and its Relationship to Past Orthodontic Treatment in Nepalese Young Adults. orthodontic Journal of nepal. 2016;6:7-11.
- doi: 10.3126/ojn.v6i1.16171
- Engelking G, Zachrisson BU. Effects of incisor repositioning on monkey periodontium after expansion through the cortical plate. american Journal of orthodontics. 1982;Jul;82(1):23-32.
- doi: 10.1016/0002-9416(82)90542-5
- Ji, Juan-Juan et al. Prevalence of gingival recession after orthodontic treatment of infraversion and open bite. Journal of orofacial orthopedics: organ/official journal Deutsche Gesellschaft fur kieferorthopadie. 2019;80,1:1-8.
- doi: 10.1007/s00056-018-0159-8
- Karring T, Nyman S, Thilander B, Magnusson I. Bone regeneration in orthodontically produced alveolar bone dehiscences. J Periodontal res. 1982;May;17(3):309-15.
- doi: 10.1111/j.1600-0765.1982.tb01158.x
- Sawan NM, Ghoneima A, Stewart K, Liu S. Risk factors contributing to gingival recession among patients undergoing different orthodontic treatment modalities. interventional medicine & applied science. 2018;10,1:19-26.
- doi: 10.1556/1646.9.2017.42
- Pazera P, Fudalej P, Katsaros C. Severe complication of a bonded mandibular lingual retainer. am J orthod Dentofacial orthop. 2012;Sep;142(3):406-9.
- doi: 10.1016/j.ajodo.2012.01.019
- Shah R, Sowmya NK, Mehta DS. Prevalence of gingival biotype and its relationship to clinical parameters. contemporary clinical dentistry. 2015;6,Suppl1:S167-71.
- doi: 10.4103/0976-237X.166824
- Ma Z, Zheng J, Yang C, Xie Q, Liu X, Abdelrehem A. A new modified bone grafting technique for periodontally accelerated osteogenic orthodontics. Medicine (baltimore). 2018;Sep;97(37):e12047.
- doi: 10.1097/MD.0000000000012047
Конфликт интересов:
авторы декларируют отсутствие конфликта интересов/
Сonflict of interests:
the authors declare no conflict of interests
Поступила / Article received 17.03.2021
Поступила после рецензирования / revised 21.08.2021
Принята к публикации / accepted 30.08.2021
- Носова Мария Александровна, врач-стоматолог, хирург, пародонтолог, имплантолог городской поликлиники No40 для творческих работников, Санкт-Петербург, Российская Федерация
- Для переписки: mashanosova2013@gmail.com
- ORCID: https://orcid.org/0000-0002-8667-7850
- Волова Лариса Теодоровна, доктор медицинских наук, профессор, главный научный сотрудник Института экспериментальной медицины Самарского государственного медицинского университета, Самара, Российская Федерация
- Для переписки: csrl.sam@mail.ru
- ORCID https://orcid.org/0000-0002-8510-3118
- Березина Дарья Дмитриевна, студент факультета стоматологии и медицинских технологий Санкт-Петербургского государственного университета, стоматолог-гигиенист в клинико-диагностическом центре общества с ограниченной ответственностью «ПОЛИМЕДИКОР»
- Для переписки: dasberezina@gmail.com
- ORCID: https://orcid.org/0000-0003-3503-5409
- Шаров Алексей Николаевич, провизор, генеральный директор общества с ограниченной ответственностью «Стоматологический магазин «РОМАШКА», Санкт-Петербург, Российская Федерация
- Для переписки: me@sharovalex.ru
- ORCID: https://orcid.org/0000-0001-6426-3035
- Трунин Дмитрий Александрович, доктор медицинских наук, профессор, заведующий кафедрой стоматологии, директор стоматологического института Самарского государственного медицинского университета, Самара, Российская Федерация
- Для переписки: trunin-027933@yandex.ru
- ORCID: https://orcid.org/0000-0002-7221-7976
- Автор, ответственный за связь с редакцией: Постников Михаил Александрович, доктор медицинских наук, доцент, заведующий кафедрой терапевтической стоматологии Самарского государственного медицинского университета, Самара, Российская Федерация
- Для переписки: postnikovortho@yandex.ru
- ORCID: https://orcid.org/0000-0002-2232-8870
-
Доклад на IV Международной научно-практической конференции «Современная гнатология»
 Файл анонса
М.А. Носова, Д.Д. Березина, Л.Т. Волова, А.Н. Шаров, Д.А. Трунин, М.А. Постников
Подробнее
Файл анонса
М.А. Носова, Д.Д. Березина, Л.Т. Волова, А.Н. Шаров, Д.А. Трунин, М.А. Постников
Подробнее
-
IV Международная научно-практическая конференция «Современная гнатология» 26 Февраля 2022 года
 В Гостинице Парк Инн «Прибалтийская» 26 и 27 февраля прошла научная конференция, в которой приняли участие около 300 специалистов из почти 100 городов нашей страны, а также стран ближнего зарубежья
Подробнее
В Гостинице Парк Инн «Прибалтийская» 26 и 27 февраля прошла научная конференция, в которой приняли участие около 300 специалистов из почти 100 городов нашей страны, а также стран ближнего зарубежья
Подробнее
-
Хирургическое лечение множественных рецессий десны с использованием аллогенной твердой мозговой оболочки «Лиопласт» (Самара) (Лабораторное, Гистологическое, Клиническое, Рентгенологическое исследования)
 Презентация конференции
Хирургическое лечение множественных рецессий десны с использованием аллогенной твердой мозговой оболочки «Лиопласт» (Самара) (Лабораторное, Гистологическое, Клиническое, Рентгенологическое исследования)
Подробнее
Презентация конференции
Хирургическое лечение множественных рецессий десны с использованием аллогенной твердой мозговой оболочки «Лиопласт» (Самара) (Лабораторное, Гистологическое, Клиническое, Рентгенологическое исследования)
Подробнее
-
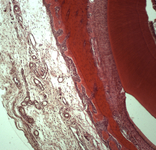
Постимплантационный гистогенез в зоне установки dura mater
 Презентация конференции
Презентация доклада конференции «Вопросы морфологии ХХI века: инновационные технологии в исследованиях, диагностике и преподавании»Подробнее
Презентация конференции
Презентация доклада конференции «Вопросы морфологии ХХI века: инновационные технологии в исследованиях, диагностике и преподавании»Подробнее